 王晓君
2026-04-01 16:11
王晓君
2026-04-01 16:11
深夜的卧室里,呼噜声如雷鸣般此起彼伏,突然声音戛然而止,几秒寂静后,是一声沉重的喘息——这不仅是噪音问题,更是一种需要警惕的疾病信号。
深夜两点,杨先生(化名)又一次从胸闷气短中惊醒,他已经连续数月睡眠质量极差,白天昏昏沉沉,工作时难以集中注意力。更让他担忧的是,近期体检报告上高血压、高血脂的指标一路飘红。
在多家医院神经科和心内科做了全面检查未见明显异常,医生建议他重点治疗打呼噜。抱着试一试的心态他来到广医一院横琴医院睡眠医学中心。

引起内分泌失调的隐匿夜间杀手
接诊的广医一院横琴医院呼吸与危重症医学科主任医师赵东兴表示,杨先生睡眠打鼾、呼吸暂停,合并严重的高血压、高血脂,其高血压、高血脂可能并非单纯由他提到的家族遗传导致,而是长期夜间缺氧所引起的一系列连锁反应,考虑患有睡眠呼吸暂停综合征。为此,他给杨先生进一步开展了睡眠监测和上气道评估等检测。
睡眠监测结果令人震惊:杨先生被诊断为重度睡眠呼吸暂停伴低血氧症,夜间最低血氧饱和度只有60%。“正常人血氧饱和度一般在95%以上,低于90%就属于缺氧状态,60%已经是严重缺氧。”赵东兴解释道,“杨先生的情况并非个例,近年来睡眠障碍逐渐年轻化。”
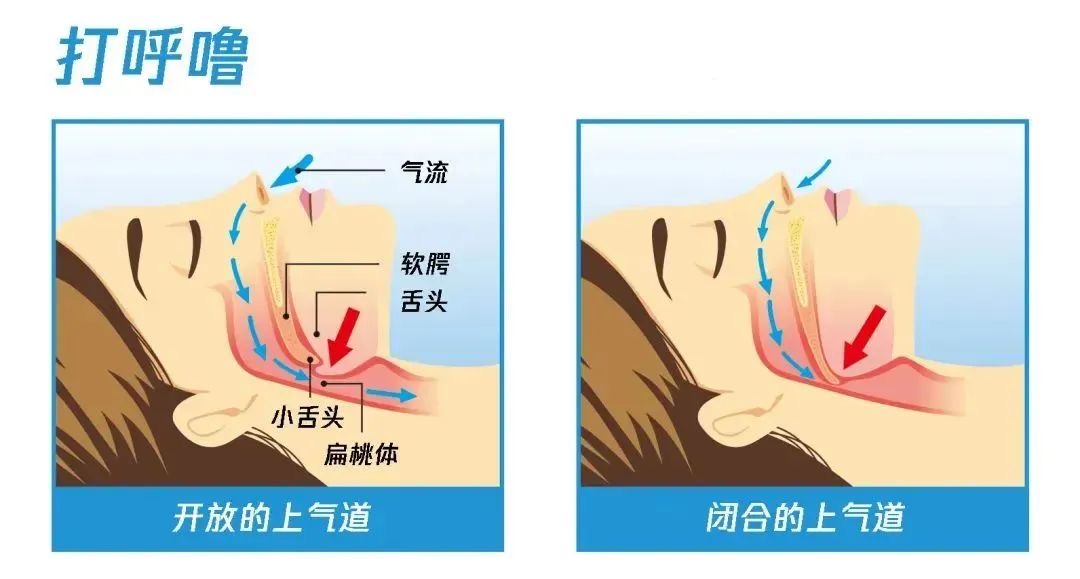
睡眠呼吸暂停究竟是什么?赵东兴用一句话解释:“人睡着以后,咽喉软组织部分‘塌了’,堵住气道,气进不去,导致反复缺氧和反复被憋醒。”
患者一晚可能经历几十到上百次呼吸暂停,每次持续数十秒。赵东兴说:“你以为在睡觉,其实身体在‘挣扎’。”
危害远不止影响睡眠
睡眠呼吸暂停的危害远不止影响睡眠质量。其核心伤害机制是“反复缺氧+反复被憋醒+长期处于紧张模式”,这种状态会引发全身多系统损伤。
心血管系统首当其冲:血压更难控制,尤其表现为夜间和清晨高血压;心律失常风险增加,特别是房颤;脑卒中风险显著上升。
“杨先生就诊时表示家族遗传高血压,询问了自己妻子才发现自己打鼾十分严重,并且得知家人普遍都有打鼾严重的情况。”赵东兴分享了杨先生的经历,“很多像杨先生这样的患者自认为遗传了高血压,实际上更可能是遗传了打呼噜,这才是高血压的根源性问题。”
代谢系统同样受影响:血糖、血脂更难控制;胰岛素抵抗加重;患者常抱怨“喝白开水都会胖”,因为OSA本身就会导致代谢紊乱,形成顽固性肥胖。
此外,长期的睡眠呼吸暂停会导致记忆力下降,情绪波动大,甚至出现性功能下降等问题,白天困倦导致的交通事故和工伤风险的几率也会显著增加。睡眠呼吸暂停不仅影响患者的生活质量,还会带来安全隐患。
抓住治疗黄金窗口期
体重超标、男性(尤其是中老年人)、有鼻炎或鼻塞问题、长期饮酒抽烟熬夜、患有高血压或糖尿病等基础疾病,以及有家族OSA病史的人群,更容易成为OSA的受害者。
睡眠呼吸暂停治疗要抓住“黄金窗口期”。赵东兴表示,一方面,可以在并发症如高血压、心脏病、脑血管疾病等出现之前进行干预,避免不可逆的损伤;另一方面,早期治疗依从性高,效果更好,也更容易坚持。
赵东兴建议,每个人都可以通过简单的自我评估来初步判断是否存在OSA风险。如打鼾响、目击到憋住或停呼吸、白天困倦、晨起头痛、有高血压或糖尿病史、体重超标等。满足任意2-3条,就建议前往医院进行详细评估。
个性化治疗方案
确诊后如何治疗?赵东兴说,治疗方案需个性化制定。在制定治疗方案之前,医生需要通过一系列评估手段,明确患者的表型(临床表现特征)和内型(病理生理机制),实现个体化治疗。常见的治疗方法如下:
(1)一线核心治疗:气道正压通气(PAP),中-重度OSA首选,效果最明确。但对于许多患者担心的“依赖性”问题,赵东兴解释道:“这就像近视需要戴眼镜一样,不是依赖,而是治疗需要。呼吸机通过物理支撑保持气道通畅,避免窒息缺氧,部分人通过减重等方式消除了病因,是有可能逐渐减少使用甚至摆脱呼吸机的。但是呼吸机就像配眼镜需要验光一样,呼吸机也需要专业压力滴定,确定最适合的模式和参数,不能随意购买使用。”
(2)口腔矫治器:单纯鼾症及轻-中度OSA适用,也可作为PAP治疗不耐受者的替代方案,优先选个体化定制款,提升依从性。
(3)肌肉功能训练(辅助治疗手段):咽周和呼吸肌肉训练可作为辅助,适合肌肉反应性差、舌位异常的患者,轻度OSA可尝试独立使用,中-重度需联合其他治疗。
(4)上气道手术:存在明显气道解剖异常、PAP治疗不耐受者,评估获益风险后可选择,术后需配合肌肉训练巩固疗效。
(5)药物治疗:不推荐常规使用,仅针对特定情况,如合并肥胖的中-重度OSA,规范减重无效可加用GIP/GLP-1双受体激动剂(如替尔泊肽);残余日间嗜睡可用索安非托、莫达非尼。
赵东兴特别提醒,近半数失眠患者并非单纯功能性失眠,往往合并睡眠呼吸暂停。“这类患者不能随意服用安眠药,因为药物可能抑制呼吸,加重病情,导致越治越糟。”
广医一院横琴医院睡眠医学中心为患者提供一站式解决方案
广医一院横琴医院睡眠医学中心目前配备4间监测病房,可开展多学科联合诊疗,整合呼吸内科、中医科等资源,为患者提供一站式解决方案。“未来新院区将建设更完善的睡眠医学中心,实现门诊病房一体化管理。”赵东兴表示,“治疗的不仅是疾病,更是生活品质的提升。”
通过综合评估,排除了手术指征,针对杨先生的具体情况,适配呼吸机、减重、改善鼻腔通气等治疗,杨先生症状显著改善,血压与血脂逐渐恢复正常。
夜色渐深,规律的呼吸声取代了往日的雷鸣鼾声。在这个越来越多人为睡眠所困的时代,科学认知与及时干预,是找回安宁夜晚的最佳途径。
深夜的卧室里,呼噜声如雷鸣般此起彼伏,突然声音戛然而止,几秒寂静后,是一声沉重的喘息——这不仅是噪音问题,更是一种需要警惕的疾病信号。
深夜两点,杨先生(化名)又一次从胸闷气短中惊醒,他已经连续数月睡眠质量极差,白天昏昏沉沉,工作时难以集中注意力。更让他担忧的是,近期体检报告上高血压、高血脂的指标一路飘红。
在多家医院神经科和心内科做了全面检查未见明显异常,医生建议他重点治疗打呼噜。抱着试一试的心态他来到广医一院横琴医院睡眠医学中心。

引起内分泌失调的隐匿夜间杀手
接诊的广医一院横琴医院呼吸与危重症医学科主任医师赵东兴表示,杨先生睡眠打鼾、呼吸暂停,合并严重的高血压、高血脂,其高血压、高血脂可能并非单纯由他提到的家族遗传导致,而是长期夜间缺氧所引起的一系列连锁反应,考虑患有睡眠呼吸暂停综合征。为此,他给杨先生进一步开展了睡眠监测和上气道评估等检测。
睡眠监测结果令人震惊:杨先生被诊断为重度睡眠呼吸暂停伴低血氧症,夜间最低血氧饱和度只有60%。“正常人血氧饱和度一般在95%以上,低于90%就属于缺氧状态,60%已经是严重缺氧。”赵东兴解释道,“杨先生的情况并非个例,近年来睡眠障碍逐渐年轻化。”
睡眠呼吸暂停究竟是什么?赵东兴用一句话解释:“人睡着以后,咽喉软组织部分‘塌了’,堵住气道,气进不去,导致反复缺氧和反复被憋醒。”
患者一晚可能经历几十到上百次呼吸暂停,每次持续数十秒。赵东兴说:“你以为在睡觉,其实身体在‘挣扎’。”

危害远不止影响睡眠
睡眠呼吸暂停的危害远不止影响睡眠质量。其核心伤害机制是“反复缺氧+反复被憋醒+长期处于紧张模式”,这种状态会引发全身多系统损伤。
心血管系统首当其冲:血压更难控制,尤其表现为夜间和清晨高血压;心律失常风险增加,特别是房颤;脑卒中风险显著上升。
“杨先生就诊时表示家族遗传高血压,询问了自己妻子才发现自己打鼾十分严重,并且得知家人普遍都有打鼾严重的情况。”赵东兴分享了杨先生的经历,“很多像杨先生这样的患者自认为遗传了高血压,实际上更可能是遗传了打呼噜,这才是高血压的根源性问题。”
代谢系统同样受影响:血糖、血脂更难控制;胰岛素抵抗加重;患者常抱怨“喝白开水都会胖”,因为OSA本身就会导致代谢紊乱,形成顽固性肥胖。
此外,长期的睡眠呼吸暂停会导致记忆力下降,情绪波动大,甚至出现性功能下降等问题,白天困倦导致的交通事故和工伤风险的几率也会显著增加。睡眠呼吸暂停不仅影响患者的生活质量,还会带来安全隐患。
抓住治疗黄金窗口期
体重超标、男性(尤其是中老年人)、有鼻炎或鼻塞问题、长期饮酒抽烟熬夜、患有高血压或糖尿病等基础疾病,以及有家族OSA病史的人群,更容易成为OSA的受害者。
睡眠呼吸暂停治疗要抓住“黄金窗口期”。赵东兴表示,一方面,可以在并发症如高血压、心脏病、脑血管疾病等出现之前进行干预,避免不可逆的损伤;另一方面,早期治疗依从性高,效果更好,也更容易坚持。
赵东兴建议,每个人都可以通过简单的自我评估来初步判断是否存在OSA风险。如打鼾响、目击到憋住或停呼吸、白天困倦、晨起头痛、有高血压或糖尿病史、体重超标等。满足任意2-3条,就建议前往医院进行详细评估。
个性化治疗方案
确诊后如何治疗?赵东兴说,治疗方案需个性化制定。在制定治疗方案之前,医生需要通过一系列评估手段,明确患者的表型(临床表现特征)和内型(病理生理机制),实现个体化治疗。常见的治疗方法如下:
(1)一线核心治疗:气道正压通气(PAP),中-重度OSA首选,效果最明确。但对于许多患者担心的“依赖性”问题,赵东兴解释道:“这就像近视需要戴眼镜一样,不是依赖,而是治疗需要。呼吸机通过物理支撑保持气道通畅,避免窒息缺氧,部分人通过减重等方式消除了病因,是有可能逐渐减少使用甚至摆脱呼吸机的。但是呼吸机就像配眼镜需要验光一样,呼吸机也需要专业压力滴定,确定最适合的模式和参数,不能随意购买使用。”
(2)口腔矫治器:单纯鼾症及轻-中度OSA适用,也可作为PAP治疗不耐受者的替代方案,优先选个体化定制款,提升依从性。
(3)肌肉功能训练(辅助治疗手段):咽周和呼吸肌肉训练可作为辅助,适合肌肉反应性差、舌位异常的患者,轻度OSA可尝试独立使用,中-重度需联合其他治疗。
(4)上气道手术:存在明显气道解剖异常、PAP治疗不耐受者,评估获益风险后可选择,术后需配合肌肉训练巩固疗效。
(5)药物治疗:不推荐常规使用,仅针对特定情况,如合并肥胖的中-重度OSA,规范减重无效可加用GIP/GLP-1双受体激动剂(如替尔泊肽);残余日间嗜睡可用索安非托、莫达非尼。
赵东兴特别提醒,近半数失眠患者并非单纯功能性失眠,往往合并睡眠呼吸暂停。“这类患者不能随意服用安眠药,因为药物可能抑制呼吸,加重病情,导致越治越糟。”
广医一院横琴医院睡眠医学中心为患者提供一站式解决方案
广医一院横琴医院睡眠医学中心目前配备4间监测病房,可开展多学科联合诊疗,整合呼吸内科、中医科等资源,为患者提供一站式解决方案。“未来新院区将建设更完善的睡眠医学中心,实现门诊病房一体化管理。”赵东兴表示,“治疗的不仅是疾病,更是生活品质的提升。”
通过综合评估,排除了手术指征,针对杨先生的具体情况,适配呼吸机、减重、改善鼻腔通气等治疗,杨先生症状显著改善,血压与血脂逐渐恢复正常。
夜色渐深,规律的呼吸声取代了往日的雷鸣鼾声。在这个越来越多人为睡眠所困的时代,科学认知与及时干预,是找回安宁夜晚的最佳途径。
-我已经到底线啦-









暂时没有评论